“La hemovigilancia no consiste solo en recopilar datos; también ayuda a identificar tendencias, reconocer áreas de mejora y diseñar intervenciones”. — Guía OMS 2024
Hola, colega. Si trabajas en un banco de sangre — o estás estudiando para hacerlo— seguramente has oído esta palabra que suena larga y técnica: hemovigilancia. Tranquilo, aquí la desmenuzamos en menos de cinco minutos y con ejemplos de la vida real.
1. Definición en cristiano
La Organización Mundial de la Salud (OMS) la describe como un sistema que vigila la seguridad de la sangre a lo largo de toda la cadena, desde que el donante extiende el brazo hasta que el paciente recibe la transfusión y se confirma que todo salió bien.
En otras palabras: observar, registrar y aprender de cualquier evento adverso para que no se repita.
Truco memoria: piensa en el eslogan “ver, contar, mejorar”. Esa es, en esencia, la hemovigilancia.
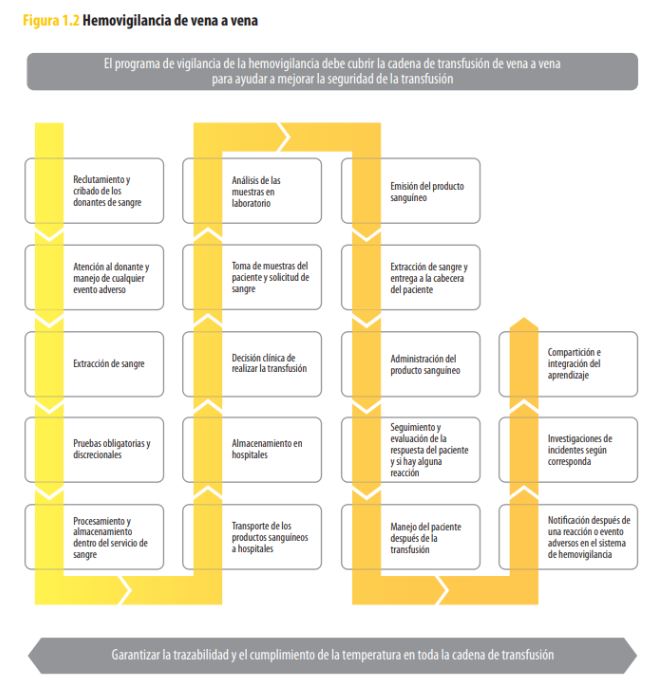
2. Una cadena “vena a vena”
Imagina un tren con muchas estaciones. Cada vagón representa un paso crítico — reclutamiento de donantes, pruebas, procesamiento, transporte, transfusión y seguimiento—.
La guía de la OMS lo ilustra y subraya que la vigilancia debe cubrir todo ese trayecto, no solo el momento del “pinchazo”
Dato curioso: Una vez visitando un hospital hace años, recuerdo que se han contado más de 30 puntos de control entre la extracción y el post‑transfusión. Sin un mapa claro es fácil que se pierda un eslabón.
3. Los 5 pilares que sostienen el sistema
La misma guía de la OMS resume los requisitos mínimos
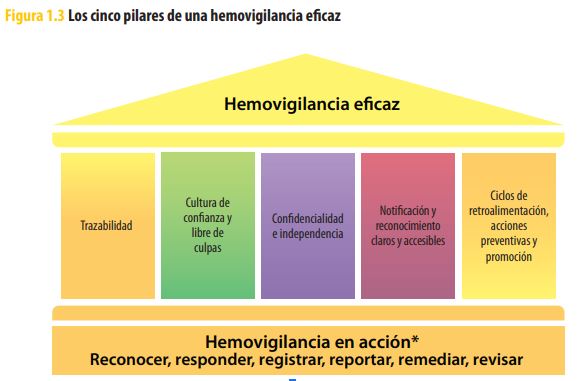
Trazabilidad – poder rastrear cada unidad sangre‑donante‑paciente sin lagunas.
Cultura de confianza sin culpas – si el personal teme represalias, dejará de reportar fallos.
Confidencialidad e independencia – los datos se protegen y el análisis se hace sin presiones externas.
Notificación clara y accesible – formularios sencillos, disponibles para cualquiera que detecte un problema.
Retroalimentación y acción – la información vuelve al equipo con mejoras concretas; si no, la rueda se detiene.
Recuerda: sin pilar 5 las mejoras mueren; los reportes que no regresan al personal se convierten en “cementerio de PDFs”.
4. Beneficios tangibles (sí, se notan)
Actor | ¿Qué gana? |
Paciente | Menos reacciones graves, terapias más seguras. |
Donante | Vigilancia de efectos pos‑donación y comunicación rápida si algo ocurre. |
Gestor / director | Decisiones basadas en datos reales y ahorro al evitar desperdicios. |
Además, el sistema ayuda a identificar factores de riesgo comunes y a medir si las soluciones funcionan; por ejemplo, un hospital europeo reportó 35 % menos TRALI tras revisar sus protocolos gracias a datos de hemovigilancia.
5. ¿Y si mi hospital todavía no lo tiene?
La OMS admite que solo la mitad de los países reportan un sistema nacional completo y que los obstáculos van desde falta de recursos hasta procesos fragmentados.
La buena noticia: se puede empezar en pequeño (un servicio, un formulario básico) y crecer fase a fase— a eso dedicaremos el próximo vídeo del mini‑curso.
6. Tu kit de inicio rápido (lo haces mañana)
Paso | Acción |
Mapa del flujo | Dibuja tu propio “vena a vena” y marca dónde podrían ocurrir errores. |
Formulario corto | Acepta reportes de cualquier reacción o casi‑error; mejor simple que perfecto. |
Feedback visible | Comparte las lecciones con todo el equipo: “esto pasó, así lo evitaremos”. |
Tip: imprime el mapa y cuélgalo en el área de fraccionamiento; verás cómo la conversación sobre seguridad salta sola.
7. Tip digital para potenciar tu sistema
Los formularios online, pueden ayudar mucho, por ejemplo, se puede montar un Google Form o Typeform con los campos esenciales de la OMS (fecha, tipo de evento, unidad implicada, resultado) y enlázalo a una hoja de cálculo que dispare alertas por correo.
8. Mensaje para llevar
La hemovigilancia no es un lujo académico; es la red de seguridad que evita que los problemas se repitan y hace que cada gota cuente.
En el siguiente episodio veremos cómo montar un sistema piloto sin volvernos locos.
Nos leemos pronto. Y recuerda: lo que no se mide, no se mejora… y en transfusión, eso se traduce directamente en vidas.
Fuentes: Guía OMS 2024 — “Aplicación gradual de sistemas de hemovigilancia”. Todas las citas y cifras provienen de dicho documento.



